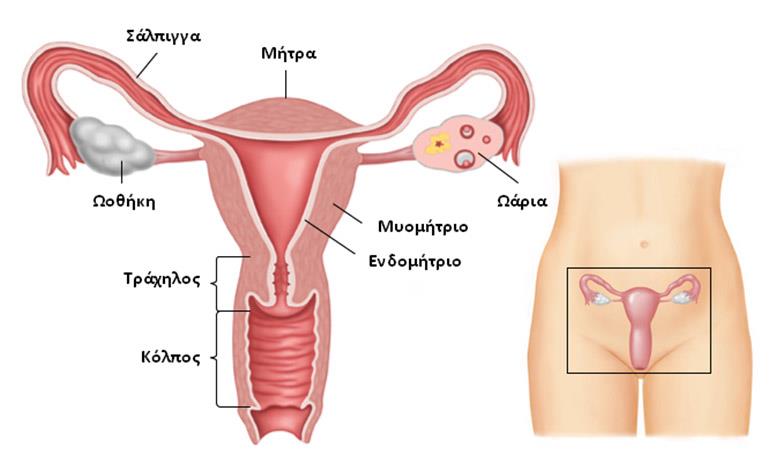
H μήτρα είναι το όργανο στο οποίο αναπτύσσεται και συγκρατείται το έμβρυο κατά τη διάρκεια της εγκυμοσύνης. Στο κατώτερο τμήμα της μήτρας υπάρχει ένα στενό πέρασμα μήκους 2-3 cm που αποτελεί τον τράχηλο της μήτρας και βρίσκεται ακριβώς εκεί που τελειώνει ο κόλπος. Συνήθως οι όγκοι που αναπτύσσονται στην περιοχή αυτή ξεκινούν από τη λεγόμενη μεταβατική ζώνη. Πρόκειται για μια περιοχή όπου συναντάται το εσωτερικό μέρος του τραχήλου της μήτρας (ενδοτράχηλος), που βρίσκεται πιο κοντά στο σώμα της μήτρας, με το εξωτερικό μέρος του τραχήλου της μήτρας (εξωτράχηλος), στο σημείο δηλαδή όπου συναντώνται ο κόλπος με τον τράχηλο της μήτρας. Ο καρκίνος του τραχήλου της μήτρας αναπτύσσεται συνήθως αργά για πολλά χρόνια. Συνήθως πριν την ανάπτυξή του καρκίνου, στους ιστούς της περιοχής συμβαίνουν αλλαγές σε κυτταρικό επίπεδο (που ονομάζονται δυσπλασίες ή προκαρκινικές βλάβες). Είναι πολύ σημαντικό να γνωρίζουμε ότι σε αυτό το αρχικό προκαρκινικό στάδιο, αυτά τα δυσπλαστικά κύτταρα μπορεί να εξαλειφθούν με απλές θεραπευτικές παρεμβάσεις, που γίνονται εύκολα και γρήγορα σε επίπεδο εξωτερικών ιατρείων.
Παλαιότερα ο καρκίνος του τραχήλου της μήτρας αποτελούσε ένας από τους σοβαρότερους γυναικολογικούς καρκίνους. Σήμερα χάρη στην έγκαιρη διάγνωση με το πασίγνωστο τεστ Παπανικολάου, η συντριπτική πλειοψηφία των γυναικών που θα διαγνωστούν έγκαιρα, θα θεραπευτούν από τη νόσο.
ΕΠΙΔΗΜΙΟΛΟΓΙΚΑ ΣΤΟΙΧΕΙΑ

Ο καρκίνος του τραχήλου της μήτρας είναι ο δεύτερος πιο συχνός καρκίνος παγκοσμίως. Το 80% των περιπτώσεων παγκοσμίως εντοπίζεται στις αναπτυσσόμενες χώρες. Στις προηγμένες χώρες, όπως στις ΗΠΑ, είναι ο όγδοος συχνότερος καρκίνος. Η διαφορά αυτή οφείλεται στην έγκαιρη διάγνωση της νόσου χάρη στο τεστ Παπανικολάου, και στην έγκαιρη θεραπεία της. Χαρακτηριστικό είναι ότι οι θάνατοι από καρκίνο τραχήλου της μήτρας μειώθηκαν κατά 75% τα τελευταία 50 χρόνια. Στην Ευρωπαϊκή Ένωση τα στοιχεία του 2004 έδειξαν 34000 νέα περιστατικά, ενώ πέθαναν από τη νόσο 16000 γυναίκες. Κάθε γυναίκα έχει κίνδυνο να αναπτύξει καρκίνο τραχήλου μήτρας είτε ζει σε αστικό, είτε σε αγροτικό περιβάλλον. Ωστόσο μεγαλύτερο κίνδυνο έχουν οι γυναίκες εκείνες που ανήκουν σε χαμηλότερα κοινωνικοοικονομικά στρώματα.
ΑΙΤΙΟΛΟΓΙΚΟΙ ΠΑΡΑΓΟΝΤΕΣ

Ο σημαντικότερος παράγοντας κινδύνου για ανάπτυξη καρκίνου τραχήλου της μήτρας είναι η λοίμωξη από τον ιό των ανθρωπίνων κονδυλωμάτων (HumanPapillomaVirus-HPV), ο οποίος μπορεί να μεταδοθεί με τη σεξουαλική επαφή. Οι υποτύποι του ιού που περισσότερο εμπλέκονται είναι οι 16 και 18. Εδώ και τουλάχιστον 2 δεκαετίες είναι γνωστό ότι ο ιός HPV προκαλεί δυσπλασία στα κύτταρα του τραχήλου της μήτρας και άλλες προκαρκινικές βλάβες οι οποίες μπορεί να εξελιχθούν σε καρκίνο αν δεν αντιμετωπιστούν έγκαιρα.
Άλλοι παράγοντες κινδύνου είναι η πρόωρη έναρξη σεξουαλικών επαφών η συχνή εναλλαγή και ο μεγάλος αριθμός ερωτικών συντρόφων, και όπως ήδη αναφέρθηκε η κακή σωματική και ατομική υγιεινή που σχετίζεται με χαμηλό κοινωνικοοικονομικό επίπεδο διαβίωσης. Θα πρέπει να σημειωθεί επίσης ότι ασθενείς με εξασθενημένο ανοσοποιητικό σύστημα (π.χ. ασθενείς που πάσχουν από AIDS, ή ανοσοκατασταλμένοι) διατρέχουν κίνδυνο ανάπτυξης καρκίνου τραχήλου της μήτρας.
ΠΡΟΛΗΨΗ
Η τεκμηριωμένη γνώση ότι η λοίμωξη από τον ιό HPV αποτελεί το σημαντικότερο παράγοντα κινδύνου για ανάπτυξη καρκίνου τραχήλου της μήτρας οδήγησε την επιστημονική έρευνα στην ανακάλυψη ενός εμβολίου το οποίο προστατεύει έναντι των υποτύπων 6, 11, 16 και 18 του HPV, που ευθύνονται για το 80% των καρκίνων τραχήλου της μήτρας. Ο εμβολιασμός συστήνεται να γίνεται σε κορίτσια και νεαρές γυναίκες ηλικίας 9-26 ετών πριν την έναρξη σεξουαλικών επαφών. Για να αντιληφθούμε τη σημασία του εμβολιασμού και την σχέση με τον ιό HPV, στις ΗΠΑ το 25% των ηλικιών 14-19 έχει προσβληθεί από τον ιό, ενώ το ποσοστό εκτινάσσεται στο 45% των ηλικιών 20-24. Θα πρέπει να τονισθεί ότι ο εμβολιασμός δεν προφυλάσσει έναντι όλων των υποτύπων του ιού HPV, και δεν συνεπάγεται αλλαγή στις ισχύουσες κατευθυντήριες οδηγίες για γυναικολογική εξέταση και Τεστ Παπανικολάου ανά έτος, αφού με τον τρόπο αυτό διαγιγνώσκονται και αντιμετωπίζονται έγκαιρα οι πιθανές αλλοιώσεις. Επίσης υπενθυμίζεται ότι η χρήση προφυλακτικού επιβάλλεται όχι μόνο έναντι του HPV αλλά και άλλων σεξουαλικά μεταδιδόμενων νοσημάτων.
ΣΥΜΠΤΩΜΑΤΑ

Ο καρκίνος του τραχήλου της μήτρας συχνά είναι ασυμπτωματικός, κυρίως στα αρχικά στάδια. Για αυτό το λόγο είναι πολύ σημαντικό να επισκέπτεσθε τον γυναικολόγο σας τακτικά (τουλάχιστον μια φορά το χρόνο) για έλεγχο με τεστ Παπανικολάου. Όταν η νόσος είναι πιο προχωρημένη μπορεί να υπάρχουν τα παρακάτω συμπτώματα και χρειάζεται άμεση ιατρική αξιολόγηση.
- Πόνος ή παρουσία αίματος κατά τη διάρκεια ή μετά από σεξουαλική επαφή
- Παρουσία αίματος εκτός των αναμενόμενων ημερών του κύκλου
- Παρουσία ασυνήθιστων εκκρίσεων από τον κόλπο
ΠΡΟΣΟΧΗ: τα παραπάνω συμπτώματα μπορεί να οφείλονται σε διάφορα αίτια και δεν υποδηλώνουν υποχρεωτικά παρουσία κακοήθειας. Βασικός κανόνας είναι ότι θα πρέπει να διερευνώνται άμεσα από τον γυναικολόγο σας.
ΔΙΑΓΝΩΣΗ

Το Τεστ Παπανικολάου αποτελεί την ευκολότερη μέθοδο ανίχνευσης δυσπλαστικών αλλοιώσεων και προκαρκινικών βλαβών που μπορεί να οδηγήσουν σε ανάπτυξη καρκίνου τραχήλου της μήτρας, αν δεν αντιμετωπιστούν θεραπευτικά.
- Βιοψία: εάν στο Τεστ Παπανικολάου παρατηρηθούν αλλοιώσεις, ο γυναικολόγος σας μπορεί να πάρει με βιοψία ένα μικρό κομματάκι ιστού κατευθείαν από την ύποπτη περιοχή και να εξεταστεί αναλυτικότερα
- Κωνοειδής εκτομή: σε κάποιες περιπτώσεις μπορεί να γίνει μια ευρύτερη εκτομή ιστού κωνοειδούς σχήματος, η οποία σε περιπτώσεις προκαρκινικών βλαβών αποτελεί και την τελική θεραπευτική παρέμβαση
- Κυστεοσκόπηση, MRI κάτω κοιλίας, CT άνω και κάτω κοιλίας: σε περιπτώσεις που υποπτευόμαστε ή θέλουμε να αποκλείσουμε προχωρημένη νόσο σε γειτονικά ή άλλα όργανα, μπορεί να ζητηθούν πρόσθετες εξετάσεις
ΘΕΡΑΠΕΙΑ

Οι θεραπευτικές επιλογές εξαρτώνται κυρίως από το στάδιο της νόσου (το μέγεθος του όγκου, το βάθος διήθησης, την εξάπλωση της νόσου σε γειτονικά ή άλλα όργανα του σώματος). Οι θεραπευτικές μέθοδοι περιλαμβάνουν την χειρουργική την ακτινοθεραπεία και τη χημειοθεραπεία.
Προκαρκινικές βλάβες και καρκίνος τραχήλου μήτρας insitu: Αυτές οι βλάβες είναι πολύ πρώιμες και δεν έχουν γίνει ακόμα διηθητικός καρκίνος. Μπορεί να θεραπευτούν οριστικά με διάφορες τεχνικές και με διατήρηση της μήτρας.
Αυτές οι τεχνικές περιλαμβάνουν:
- Laser εξάχνωση: Με τη μέθοδο αυτή μία δέσμη μονοχρωματικού φωτός καταστρέφει τα καρκινικά κύτταρα
- Loop εκτομή: Με τη μέθοδο αυτή ηλεκτρικό ρεύμα διοχετεύεται μέσω ενός λεπτού ηλεκτροφόρου σύρματος και αφαιρείται η αλλοίωση
- Κωνοειδής εκτομή: Στην περίπτωση αυτή πραγματοποιείται μια ευρύτερη εκτομή ιστού κωνοειδούς σχήματος, που περιλαμβάνει και την αλλοίωση
Πρώιμος καρκίνος τραχήλου μήτρας (Στάδια Ι-ΙΙΑ): Στις περιπτώσεις αυτές όπου η βλάβη δεν εκτείνεται πέραν του οργάνου της μήτρας, η αφαίρεση της μήτρας (υστερεκτομή) με τον ιστό που την περιβάλλει σε κάποιες περιπτώσεις, αποτελεί συχνά τη μόνη θεραπευτική παρέμβαση. Οι πυελικοί λεμφαδένες αφαιρούνται επίσης και εξετάζονται για πιθανή ύπαρξη καρκινικών κυττάρων. Εάν υπάρχουν παράγοντες κινδύνου (διήθηση λεμφαδένων, διήθηση λεμφαγγείων ή διήθηση των ιστών που περιβάλλουν την μήτρα) τότε η υστερεκτομή θα πρέπει να ακολουθείται από ακτινοθεραπεία και χημειοθεραπεία.
Τοπικά προχωρημένος καρκίνος τραχήλου μήτρας (Στάδια ΙΙΒ-IVA): Στις περιπτώσεις εκείνες όπου η νόσος εκτείνεται πέραν των ορίων της μήτρας, στους γειτονικούς ιστούς, η χειρουργική δεν αποτελεί επαρκή αντιμετώπιση. Βάσει των αποτελεσμάτων μεγάλων κλινικών μελετών, η ακτινοθεραπεία αποτελεί την κύρια θεραπευτική προσέγγιση στον τοπικά προχωρημένο καρκίνο τραχήλου της μήτρας και χορηγείται ως συνδυασμός εξωτερικής ακτινοθεραπεία και βραχυθεραπείας (βλέπε παρακάτω). Επιπλέον, προκειμένου να ενισχυθούν τα αποτελέσματα της ακτινοθεραπείας, χορηγείται σε εβδομαδιαία βάση ακτινοευαισθητοποιός χημειοθεραπεία (πλατινούχα σκευάσματα).
Καρκίνος τραχήλου μήτρας σταδίων IVB και υποτροπή: Στις περιπτώσεις αυτές, όπου η νόσος εκτείνεται σε απομακρυσμένα όργανα (π.χ. πνεύμονες, ήπαρ) οι θεραπευτικές επιλογές έχουν στόχο να ανακουφίσουν τις ασθενείς από τα συμπτώματα της νόσου, με στόχο να βελτιωθεί η ποιότητα ζωής και όπου είναι εφικτό να επιμηκυνθεί η επιβίωση των ασθενών. Η χημειοθεραπεία αποτελεί την πρώτη θεραπευτική επιλογή. Όταν η νόσος υποτροπιάζει στην πύελο η θεραπεία εξατομικεύεται και μπορεί να περιλαμβάνει τη χειρουργική, την ακτινοθεραπεία ή την ενδοϊστική βραχυθεραπεία, αναλόγως αν έχουν σαν στόχο την πλήρη θεραπεία ή την ανακούφιση των συμπτωμάτων (άλγος, επαπειλούμενα συρίγγια, κλπ).
ΑΚΤΙΝΟΘΕΡΑΠΕΙΑ
Κατανοώντας την Ακτινοθεραπεία
Οι Ακτινοθεραπευτές Ογκολόγοι χρησιμοποιούν την ακτινοβολία για να θεραπεύσουν τον καρκίνο, για να ελέγξουν την αύξηση του όγκου αλλά και για να ανακουφίσουν κάποια συμπτώματα όπως ο πόνος. Η ακτινοβολία δρα στο εσωτερικό των καρκινικών κυττάρων καταστρέφοντάς την ικανότητά τους για πολλαπλασιασμό. Τα κύτταρα αυτά όταν πεθαίνουν απομακρύνονται φυσιολογικά από τον ίδιο τον οργανισμό. Τα υγιή κύτταρα επηρεάζονται και αυτά από την ακτινοβολία αλλά σε αντίθεση με τα καρκινικά έχουν την ικανότητα να επιδιορθώνουν τις βλάβες που έχουν υποστεί.
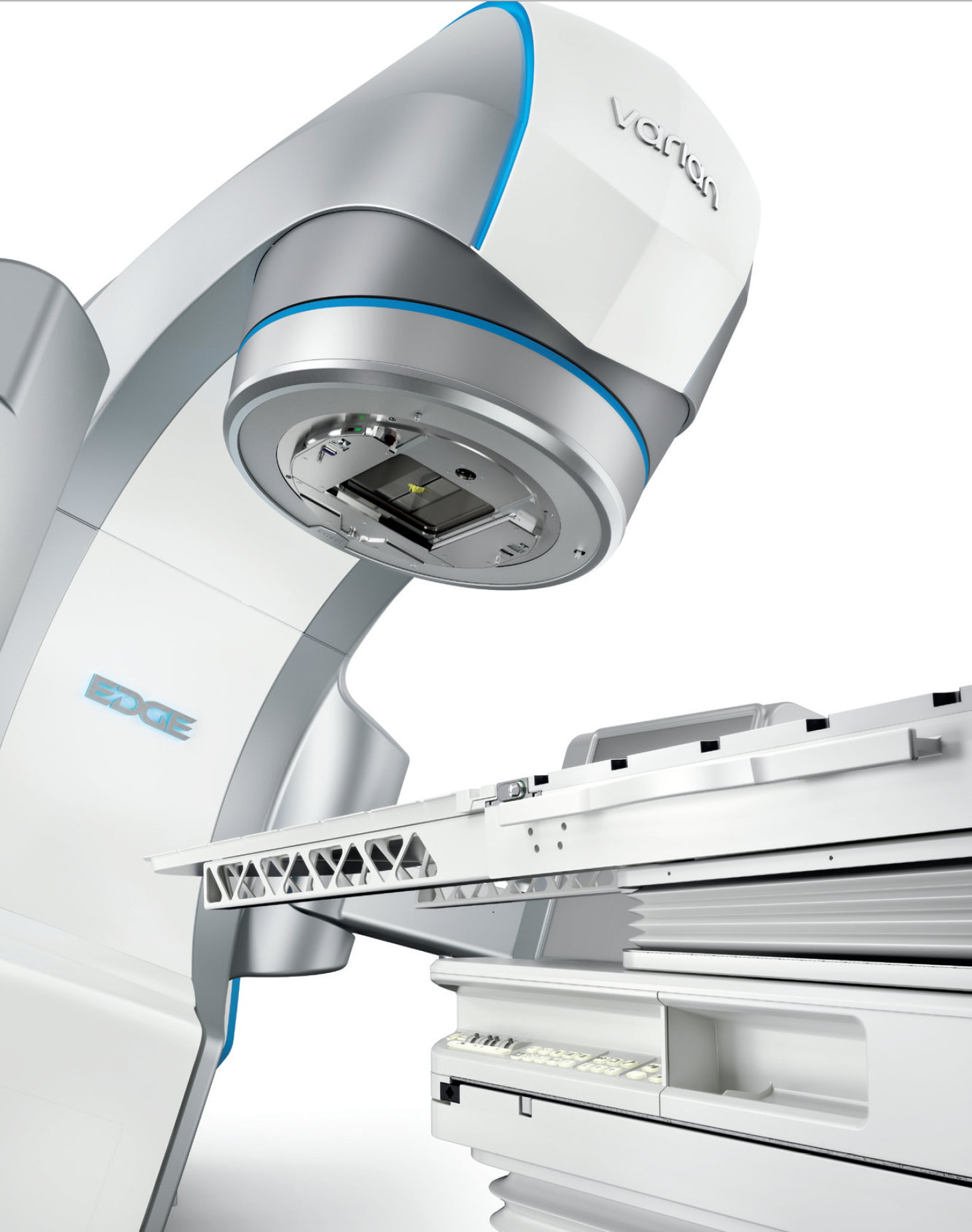
Εξωτερική Ακτινοθεραπεία (External Beam Radiotherapy-EBRT)
Η εξωτερική ακτινοθεραπεία πραγματοποιείται με μια σειρά καθημερινών επισκέψεών σας στο Κέντρο μας, σε εξωτερική βάση (χωρίς νοσηλεία).
Στην εξωτερική ακτινοθεραπεία χρησιμοποιούνται ακτίνες Χ (φωτόνια) υψηλής ενέργειας. Οι ακτίνες παράγονται από ένα μηχάνημα το οποίο ονομάζεται γραμμικός επιταχυντής και βρίσκεται σε απόσταση από το σώμα του ασθενή. Η τρισδιάστατη σύμμορφος ακτινοθεραπεία (Three Dimensional Conformal Radiotherapy - 3D-CRT) είναι η πιο συχνά χρησιμοποιούμενη τεχνική εξωτερικής ακτινοθεραπείας, ενώ η ακτινοθεραπεία διαμορφούμενης έντασης (Intensity Modulated Radiotherapy – IMRT), μια βελτιωμένη εκδοχή της 3D-CRT που επικεντρώνει τη δόση στο στόχο, αποφεύγοντας του φυσιολογικούς ιστούς, κερδίζει συνεχώς έδαφος τα τελευταία χρόνια. Η εφαρμογή της IMRT έκανε απαραίτητη τη χρησιμοποίηση ολοένα πιο σύγχρονων και μεγαλύτερης ακρίβειας συστημάτων απεικόνισης του ακτινοβολούμενου στόχου πριν από την εκάστοτε συνεδρία ακτινοθεραπείας (Ακτινοθεραπεία υπό απεικονιστική καθοδήγηση – Image Guided Radiotherapy – IGRT).Οι σύγχρονες τεχνικές ακτινοθεραπείας έχουν πετύχει να μειώσουν στο ελάχιστο τις παρενέργειες. Η επικέντρωση των υψηλών δόσεων στο στόχο με τη μεγαλύτερη δυνατή αποφυγή των φυσιολογικών οργάνων, χάριν στην IMRT, αλλά και η ασφάλεια ότι οι δόσεις αυτές πετυχαίνουν με απόλυτη ακρίβεια το στόχο αυτό, χάριν στην IGRT, έχουν καταστήσει την ακτινοθεραπεία ως μια εξαιρετικά ασφαλή μέθοδο θεραπείας.
ΠΑΡΕΝΕΡΓΕΙΕΣ
Οι ασθενείς με καρκίνο τραχήλου της μήτρας που θεραπεύονται με ακτινοβολία συνήθως υποβάλλονται ταυτόχρονα σε ακτινοευαισθητοποιό χημειοθεραπεία. Οι παρενέργειες που πιθανόν να εμφανιστούν στην κοιλιακή χώρα κατά τη διάρκεια της θεραπείας οφείλονται στην ακτινοθεραπεία, ενώ οι υπόλοιπες (συστηματικές) οφείλονται στη χημειοθεραπεία.
- Οι συχνότερες παρενέργειες που οφείλονται στην ακτινοθεραπεία περιλαμβάνουν διαρροϊκά επεισόδια, κοιλιακές κράμπες, συχνοουρία, αίσθημα καύσου (τσούξιμο) στην ούρηση, δερματικό ερεθισμό, ναυτία και αίσθημα κόπωσης. Τα συμπτώματα αυτά είναι προσωρινά και σταδιακά αποκαθίστανται μέσα σε λίγες εβδομάδες μετά το τέλος της θεραπείας
- Οι παρενέργειες της χημειοθεραπείας εξαρτώνται από το είδος των φαρμακευτικών σκευασμάτων που θα χρησιμοποιηθούν και θα τις συζητήσετε με τον παθολόγο ογκολόγο σας
- Οι θεραπείες αυτές μπορεί να επηρεάσουν την ικανότητά σας για τεκνοποίηση και θα πρέπει να συζητήσετε για αυτό με τον γιατρό σας
- Οι παρενέργειες δεν είναι ίδιες για όλους τους ασθενείς και πολλές από αυτές μπορεί να ελεγχθούν με φαρμακευτική αγωγή ή αλλαγές στην δίαιτά σας
- Να θυμάστε ότι η ασθενής που υποβάλλεται σε ακτινοθεραπεία, δεν ακτινοβολεί η ίδια, και επομένως όσα άτομα έρχονται σε επαφή μαζί της, είναι απολύτως ασφαλή, ακόμα και έγκυες γυναίκες ή μικρά παιδιά
Φροντίστε τον εαυτό σας κατά τη διάρκεια της θεραπείας
Όταν ένας ασθενής υποβάλλεται σε αντικαρκινικές θεραπείες δοκιμάζεται σωματικά και ψυχικά. Φροντίστε τον εαυτό σας:
- Να ξεκουράζεστε επαρκώς
- Ακολουθείτε τις ιατρικές οδηγίες
- Τρώτε ισορροπημένα
- Φροντίζετε το δέρμα στην περιοχή που ακτινοβολείστε
- Ζητάτε βοήθεια και υποστήριξη από την οικογένεια τους φίλους σας αλλά και από ομάδες υποστήριξης ασθενών με καρκίνο
Η ΠΡΟΣΕΓΓΙΣΗ ΜΑΣ

Από την πρώτη σας επίσκεψη στο Κέντρο Ακτινοθεραπευτικής Ογκολογίας του Νοσοκομείου Metropolitan βρίσκεστε στο επίκεντρο μιας αφοσιωμένης ομάδας ειδικών που θα εξατομικεύσουν κάθε πτυχή της θεραπείας ανάλογα με τη μοναδικότητα που παρουσιάζει η περίπτωσή σας. Η εξειδικευμένη αυτή ομάδα, εκτός από τους ακτινοθεραπευτές ογκολόγους, περιλαμβάνει: τμήμα ιατρικής φυσικής, αποτελούμενο από ακτινοφυσικούς, εξειδικευμένους στις τελευταίες τεχνολογίες της ακτινοθεραπείας, τεχνολόγους ακτινοθεραπείας, νοσηλευτικό προσωπικό και γραμματειακή υποστήριξη. Επίσης, η ομάδα μας βρίσκεται σε στενή συνεργασία με τις άλλες ιατρικές ειδικότητες που εμπλέκονται άμεσα με τη θεραπεία του καρκίνου του τραχήλου της μήτρας, όπως οι γυναικολόγοι και οι παθολόγοι ογκολόγοι αλλά και οι ακτινολόγοι και οι παθολογοανατόμοι, ώστε να εξασφαλιστεί ότι θα λάβετε την πιο εξατομικευμένη, σύγχρονη και αποτελεσματική θεραπεία με τις λιγότερες δυνατές παρενέργειες.
Οι υπερσύγχρονες ακτινοθεραπευτικές τεχνικές και οι ικανότητες ιατρών με εκπαίδευση σε κέντρα αναφοράς της Ευρώπης και των ΗΠΑ εξασφαλίζουν τη στόχευση των όγκων με μεγαλύτερη ακρίβεια από ποτέ, χορηγώντας τη μέγιστη ποσότητα ακτινοβολίας με τις ελάχιστες βλάβες στα υγιή κύτταρα.
Στο Metropolitan προσφέρουμε τις πιο σύγχρονες ακτινοθεραπευτικές τεχνικές για τη θεραπεία του καρκίνου του τραχήλου της μήτρας, συμπεριλαμβανομένων:
- Τρισδιάστατη σύμμορφος ακτινοθεραπεία (Three Dimensional Conformal Radiotherapy - 3D-CRT)
- Ακτινοθεραπεία διαμορφούμενης έντασης (Intensity Modulated Radiotherapy – IMRT)
- Ακτινοθεραπεία υπό απεικονιστική καθοδήγηση (Image Guided Radiotherapy – IGRT
- Δυνατότητα σύντηξης (fusion) των εικόνων της αξονικής τομογραφίας σχεδιασμού με εικόνες μαγνητικής τομογραφίας (MRI)
- Δυνατότητα σύντηξης (fusion) των εικόνων της αξονικής τομογραφίας σχεδιασμού με εικόνες μαγνητικής φασματοσκοπίας ή PET-CT
ΚΑΤΑΝΟΩΝΤΑΣ ΤΗ ΒΡΑΧΥΘΕΡΑΠΕΙΑ
Η ετυμολογία της λέξης βραχυθεραπεία (βραχύς = κοντός), αναφέρεται στην εγγύτητα της τοποθέτησης των πηγών ακτινοβόλησης, δηλαδή στο εσωτερικό ή πολύ κοντά στον όγκο. Πρόκειται δηλαδή για μια μέθοδο όπου η ακτινοβόληση γίνεται «εκ των έσω» και αυτό τη διαφοροποιεί από την εξωτερική ακτινοθεραπεία, η οποία είναι περισσότερο γνωστή στο ευρύ κοινό, όπου η πηγή ακτινοβόλησης βρίσκεται έξω από το σώμα του ασθενούς.
Σήμερα η βραχυθεραπεία αντιπροσωπεύει μια αποτελεσματική θεραπευτική προσέγγιση για πολλούς τύπους καρκίνου. Τα θεραπευτικά αποτελέσματα της βραχυθεραπείας αποδείχτηκαν είτε συγκρίσιμα με αυτά της χειρουργικής και της εξωτερικής ακτινοθεραπείας, είτε βελτιωμένα όταν χρησιμοποιείται σε συνδυασμό με αυτές. Το μεγαλύτερο πλεονέκτημα της όμως είναι η μικρή συχνότητα εμφάνισης σημαντικών παρενεργειών.
Η βραχυθεραπεία αποτελεί εδώ και πολλά χρόνια αναντικατάστατο κομμάτι της θεραπείας του γυναικολογικού καρκίνου και ιδιαίτερα του καρκίνου του τραχήλου της μήτρας. Ένα σημαντικό πρόβλημα με τη συμβατική βραχυθεραπεία του τραχήλου της μήτρας είναι η αδυναμία χορήγησης επαρκούς δόσης στα παραμήτρια, με αποτέλεσμα όσο μεγαλύτερη είναι η επέκταση του όγκου σε αυτή την περιοχή τόσο πιο πολύ να υποδοσιάζεται. Με κλασσικές μεθόδους ακτινοθεραπείας τα κλινικά αποτελέσματα για τον τοπικό έλεγχο των γυναικολογικών καρκίνων στα στάδια ΙΙΒ–ΙVΑ ήταν 30-80% εξαρτώμενα από το μέγεθος των όγκων.
Τα τελευταία χρόνια με κέντρα αναφοράς την πανεπιστημιακή κλινική της Βιέννης και το Ιnstitute Gustave Roussy στο Παρίσι, αναπτύχθηκε μια μέθοδος βασιζόμενη στην ενδοϊστική βραχυθεραπεία, κατά την οποία τοποθετούνται καθετήρες εντός της περιοχής των παραμητρίων, όπου τυχόν επεκτείνετε ο όγκος. Για τη συστηματική διεξαγωγή της μεθόδου έχουν δημοσιευτεί συστάσεις της Ευρωπαϊκής ακτινοθεραπευτικής εταιρείας και πιο συγκεκριμένα της “GYN GEC ESTRO Working Group”. Με την ενδοϊστική βραχυθεραπεία εμφυτεύονται λεπτοί καθετήρες στην περιοχή ενδιαφέροντος, κατά τέτοιο τρόπο ώστε οι καθετήρες να περιχαρακώνουν την περιοχή που θέλουμε να ακτινοβολήσουμε. Η χορήγηση της ακτινοβολίας γίνεται στοχευμένα και με απόλυτη ακρίβεια χωρίς να επιβαρύνονται πέραν του επιτρεπτού οι υγιείς ιστοί, ενώ έχουμε πλήρη κάλυψη του όγκου ανεξάρτητα από το σχήμα και το μέγεθός του.
Τα τελευταία χρόνια η ενσωμάτωση στο σχεδιασμό της βραχυθεραπείας βελτιωμένων απεικονιστικών μεθόδων (μαγνητική τομογραφία – MRI) έδωσε τεράστια ώθηση χάρη στη λεπτομερή τρισδιάστατη (3D) πολυτομική απεικόνιση της τοπογραφίας της πυέλου και του όγκου. Πρόκειται, επίσης, για μια δυναμική διαδικασία με την οποία μπορούμε να παρακολουθήσουμε την ανταπόκριση του όγκου στην ακτινοβολία με την πάροδο του χρόνου (4D). Αυτό μεταφράζεται σε καλύτερη κάλυψη του όγκου με τη μέγιστη δυνατή προστασία των υγιών ιστών.
Τα υπάρχοντα βιβλιογραφικά δεδομένα δείχνουν ότι με την συστηματική χρήση της «τετραδιάστατης (4D) βραχυθεραπείας υπό απεικονιστική καθοδήγηση με MRI» τα ποσοστά τοπικού ελέγχου κυμαίνονται μεταξύ 85-100% , ανάλογα με την έκταση της νόσου. Το ποσοστό σοβαρών (Grade 3-4) απώτερων παρενεργειών εκ του γαστρεντερικού και ουροποιητικού συστήματος δεν ξεπερνούν συνολικά το 5%.









































